
|
|||
|---|---|---|---|
|
|
Actividad física y EPOC |
|
|
|
Universidad de Extremadura (España) |
Juan Antonio Sauceda Balsera |
|
|
|
Resumen La Enfermedad Pulmonar Obstructiva Crónica (EPOC) constituye una de las principales patologías del aparato respiratorio en la edad adulta. Tiene una alta prevalencia, especialmente en el grupo de personas fumadoras, quienes tienen un riesgo mayor del 50% de desarrollar esta enfermedad cuando se comparan con personas no fumadoras. Por lo general aparece en la quinta o sexta décadas de la vida, luego de un periodo inicial durante el cual el paciente es asintomático y, eventualmente, si deja de fumar puede disminuir la progresión de la enfermedad. La labor que el profesional de la actividad física debe hacer con este tipo de pacientes, siempre en coordinación con el médico especialista, va enfocado principalmente hacia el trabajo de fuerza y resistencia de los miembros inferiores, superiores y músculos respiratorios, de esta forma se obtendrán resultados satisfactorios. Palabras clave: Salud. Actividad física. EPOC.
|
|||
|
|
EFDeportes.com, Revista Digital. Buenos Aires, Año 18, Nº 186, Noviembre de 2013. http://www.efdeportes.com/ |
|
|
1 / 1
1. Consideraciones teóricas sobre la EPOC
Definición de EPOC
Es un grupo de enfermedades pulmonares caracterizadas por la obstrucción permanente e irreversible de las vías aéreas al acompañarse de destrucción o modificaciones inflamatorias del tejido pulmonar, vía aérea y vasos pulmonares, entre otros. Las formas más comunes de la enfermedad pulmonar obstructiva crónica son el enfisema pulmonar y la bronquitis crónica, las causas más típicas de insuficiencia respiratoria. Ambas enfermedades van muy ligadas, suelen presentarse simultáneamente o bien una acaba provocando la otra.
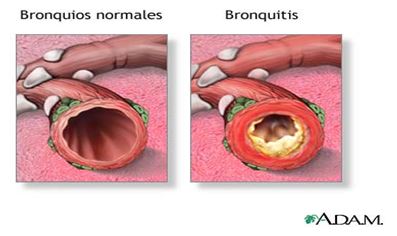
Bronquitis crónica
La bronquitis crónica afecta al aparato respiratorio de la siguiente forma:
-
Inflamación de la mucosa bronquial.
-
Aumento de la producción de moco.
Estos dos efectos conjuntamente disminuyen el calibre de los bronquios, dificultando el paso del aire a través de ellos.
-
Disminuye la acción de los cilios bronquiales, que expulsan el moco hacia el exterior.
-
Se reduce la acción defensiva de los leucocitos (macrófagos).
Estos dos hechos inciden en la mayor disposición a padecer infecciones.
Para que una bronquitis tome el carácter de crónica, en el entorno médico se tiene como referencia la presencia de tos productiva (con expulsión de moco), al menos durante 3 meses al año y más de 2 años consecutivos.
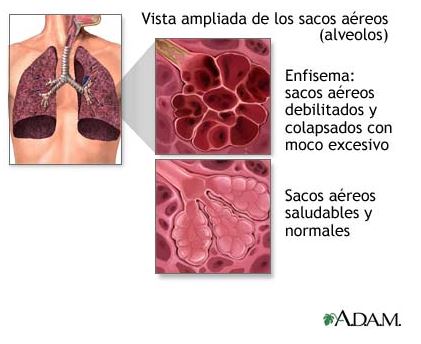
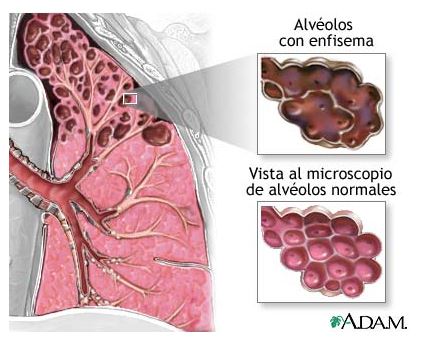
Enfisema. Es una enfermedad pulmonar en que se produce daño o debilitamiento a los alvéolos o sacos de aire. Hay una destrucción progresiva de los alvéolos y el tejido circundante que los sujeta, produciéndose el agrandamiento permanente de los mismos. En la enfermedad más avanzada, se presentan grandes quistes de aire donde antes se hallaba tejido pulmonar normal. El aire queda atrapado en los pulmones debido a la falta de tejido de apoyo, lo cual disminuye la oxigenación. Consideración especial merecen aquellos casos de asma crónica con obstrucción del flujo aéreo no reversible, cuyas características clínicas tornan muy difícil su diagnóstico diferencial con la EPOC.
2. Causas y consecuencias de la EPOC
Hay varios factores externos que pueden provocar y agravar la enfermedad, por orden de importancia son:
Tabaco: el humo del tabaco es la causa fundamental de la EPOC, tanto que se puede decir que ésta es una enfermedad casi exclusiva de fumadores. La provoca el humo de cualquier tabaco, no sólo de los cigarrillos sino también el de los puros y pipas. Aunque este humo afecta sobre todo a los fumadores, hoy en día sabemos que los no fumadores expuestos al humo de tabaco (los llamados fumadores pasivos) también tienen más síntomas respiratorios y sobre todo se ven afectados de manera muy especial los niños.
Otros humos que también pueden tener un papel causal en la EPOC, aunque muy inferior al humo del tabaco, son:
Humos, vapores e irritantes químicos procedentes generalmente de la industria puede, si la exposición es lo bastante intensa y prolongada, favorecer la aparición de la EPOC. En cuanto a la contaminación ambiental, no está suficientemente demostrado que guarde relación con el origen de esta enfermedad. Sin embargo, sí que la tiene el uso de calefacciones y cocinas de leña o fuel en países tercermundistas, sin que estos factores tengan trascendencia en nuestro entorno.
Infecciones: Aunque está fuera de dudas que raras veces una infección es la causa inicial de la EPOC, sí que puede afirmarse que una infección puede ser la responsable de que se agrave una irritación previa desencadenada por los dos factores anteriores. Una infección también puede desencadenar brotes posteriores de la enfermedad. Si durante la infancia se han sufrido repetidas infecciones pulmonares, el adulto estará más predispuesto a la EPOC.
Nota: El hecho de que el tabaco sea una de las principales causas de EPOC, determina en gran forma que los afectados sean principalmente hombres con edades superiores a 50 años, pues son los hombres los que han sido tradicionalmente más fumadores. Sin embargo, se estima, que el número de casos en mujeres aumente considerablemente en los próximos años, debido al aumento también del consumo de tabaco en este grupo.
La EPOC se manifiesta de distintas formas, tanto en el caso de la bronquitis crónica como del enfisema. Los síntomas iniciales son:
-
Tos y aumento de la mucosidad, normalmente al levantarse por la mañana.
-
Tendencia a sufrir resfriados de pecho.
-
El esputo que se produce durante estos resfriados con frecuencia se vuelve amarillo o verde debido a la presencia de pus. A medida que pasan los años, estos catarros de pecho se vuelven más frecuentes.
-
Respiración sibilante.
-
Sensación de ahogo cuando se hace un esfuerzo y, más adelante, ahogo en actividades diarias, como lavarse, vestirse y preparar la comida, pudiendo llegar a limitar las actividades de la vida cotidiana.
-
Pérdida de peso importante.
-
Hinchazón en las piernas.
Todos estos síntomas derivan en esta serie de consecuencias:
-
Disnea. La EPOC produce en las personas una respiración forzada y angustiosa, que en casos avanzados se puede presentar ante el menor esfuerzo físico. Una persona sana durante el ejercicio, solo moviliza aproximadamente el 70% del aire de su ventilación máxima en reposo. En el caso de enfermos de EPOC, se llega al techo ventilatorio.
-
La dificultad para el paso del aire, provoca un esfuerzo suplementario a los músculos que intervienen en el proceso ventilatorio. Se produce una mayor fatiga. Como hemos comentado antes, también puede verse afectado el sistema cardiocirculatorio en forma de insuficiencia cardiaca derecha por hipertensión pulmonar.
-
Limitación muscular periférica. La disnea favorece la inmovilidad, y esta produce a su vez una atrofia muscular. Los sistemas metabólicos musculares pierden capacidad para el aprovechamiento de los recursos, con lo que la fatiga aparece de manera casi inmediata.
-
Aislamiento. La disnea y la inmovilidad determinan una huida progresiva de la actividad, generando mayor dependencia y una menor implicación social. De hecho es habitual la depresión y el estrés.
3. Beneficios que aporta el ejercicio físico a la EPOC y ejercicios aconsejables
Hay que evitar la vida sedentaria y se recomienda a todos los pacientes la realización de ejercicio físico cotidiano (simplemente pasear), pues se produce una mejoría subjetiva importante.
El objetivo del programa específico de actividad física es mejorar la ventilación y la tolerancia al ejercicio. Estos programas deben suponer un estímulo de suficiente intensidad, duración y frecuencia para producir una respuesta apropiada.
Con la realización de ejercicio específico se consigue un aumento de la tolerancia al ejercicio, ya que la limitación al mismo que sufren estos pacientes repercute en su calidad de vida, valorada por la distancia recorrida durante el test de marcha, y una disminución de la sensación objetiva de disnea.
Esta claramente demostrado el beneficio del entrenamiento de las extremidades superiores e inferiores, incrementando la capacidad máxima de ejercicio, con una mayor tolerancia a diferentes formas de ejercicio submáximo, mejorando la calidad de vida y reduciendo la sensación de disnea
De forma general, el entrenamiento tiene como finalidad mejorar la capacidad funcional del individuo mediante cambios estructurales y funcionales en el músculo (los cuales proporcionan mayor fuerza y resistencia), mayor movilidad articular y mejor respuesta cardiorrespiratoria que asegure un aporte de oxígeno adecuado a las necesidades metabólicas aumentadas por el ejercicio.
En general la rehabilitación no produce cambios significativos funcionales, salvo un incremento en el volumen corriente y un descenso en la frecuencia respiratoria. Los pacientes incluidos en programas de rehabilitación acuden menos a los servicios de urgencia, sus ingresos hospitalarios son de menor duración y experimentan una mejora en la sensación de disnea y en la tolerancia al esfuerzo. Además estos sujetos consiguen más independencia para realizar su actividad diaria, lo que repercute en una mejoría de su situación psíquica, disminuyendo la ansiedad y los síntomas depresivos
Por ello la rehabilitación respiratoria y la actividad física controlada por un profesional se debe ofrecer a todos aquellos pacientes con EPOC que a pesar de llevar un tratamiento farmacológico adecuado estén limitados por los síntomas, sin tener en cuenta su edad. Incluso se aconseja que se ofrezca antes de que el paciente presente un grado avanzado de disnea.
Todos los beneficios obtenidos con el programa de rehabilitación y ejercicio físico desaparecen entre el sexto mes y el año, si no se instaura un plan de mantenimiento mediante ejercicio domiciliario o sesiones hospitalarias.
Los ejercicios de entrenamiento constituyen un componente imprescindible en los programas de rehabilitación pulmonar que ayudan al paciente a alcanzar mayor capacidad y tolerancia para el ejercicio, aunque la función pulmonar en muchos casos permanezca invariable.
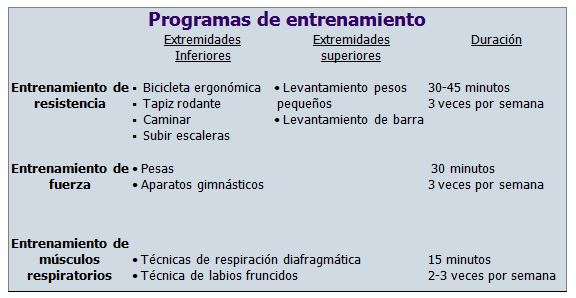
El programa de rehabilitación pulmonar debe combinar ejercicios de fuerza y resistencia de los miembros inferiores, superiores y músculos respiratorios para obtener en los casos aplicados resultados satisfactorios.
Entrenamiento de fuerza de los músculos inspiratorios: es parte esencial en la rehabilitación de los pacientes EPOC. Se utilizan técnicas de entrenamiento específico de los músculos inspiratorios ya que existe una alteración de la función muscular secundaria al incremento del trabajo respiratorio. Se emplea con la finalidad de mejorar la fuerza y la resistencia de los músculos entrenados, lo que trae como consecuencia reducción en la sensación de disnea para un requerimiento ventilatorio adecuado y un incremento de la tolerancia al ejercicio. El entrenamiento de fuerza puede lograrse realizando maniobras repetidas de presiones máximas o respirando contra una resistencia inspiratoria. Esta carga inspiratoria se genera con la utilización de cilindros para la boca de pequeño calibre o los dispositivos "umbral", con una carga prefijada, en los que el flujo de aire solo se genera si se aplica una fuerza suficiente para vencer dicha carga
Entrenamiento de los músculos espiratorios: ha cobrado importancia recientemente, aunque todavía se dispone de muy poca información al respecto. La fuerza de los músculos espiratorios se ha evaluado convencionalmente a través de la medición de la presión espiratoria máxima de la boca.
Entrenamiento de resistencia de los músculos respiratorios: se realiza mediante maniobras de hiperventilación o procedimientos de respiración contra-resistencia. La modalidad más sencilla de desencadenar hiperventilación de forma espontánea sería mediante la realización de ejercicio corporal global.
Entrenamiento de las extremidades superiores e inferiores: está claramente demostrado su beneficio, incrementando la capacidad máxima de ejercicio, con una mayor tolerancia a diferentes formas de ejercicio submáximo, mejorando la calidad de vida y reduciendo la sensación de disnea. Existen dos tendencias actuales en el entrenamiento físico: la realización de ejercicio de alta intensidad y la que mantiene la utilidad del ejercicio submáximo. Para las extremidades inferiores se puede utilizar la bicicleta estacionaria, banda sin fin o caminata, solos o en combinación, logrando un acondicionamiento muscular y una mejor adaptación cardiovascular y respiratoria para un mismo nivel de trabajo siempre y cuando se cumpla con el nivel de intensidad recomendado (60-80 % del nivel de trabajo máximo). Para las extremidades superiores es muy aconsejable incluir en los programas de ejercicios físicos el entrenamiento con pesas y ejercicios contra-resistencia como el remo para mejorar la resistencia y fuerza de los brazos para realizar actividades de la vida diaria.
En este caso la selección de los pacientes debe ser muy estricta ya que la existencia de arritmias, alteraciones hemodinámicas o el desarrollo de hipoxemia contraindica su realización.
Las indicaciones establecidas para la realización de estas actividades serían la enfermedad moderada-severa, la afectación muscular, la disnea de ejercicio y la hipercapnia de ejercicio. Las contraindicaciones para el entrenamiento muscular son: fallo respiratorio agudo, fatiga muscular, fallo cardiaco, hipertensión pulmonar severa, arritmias graves y enfermedad coronaria.
4. Tratamiento
Según el manual desarrollado por la Global Initiative for Chronic Obstructive Lung Disease (Gold). Las metas del tratamiento para la EPOC son:
-
Prevenir la progresión de la enfermedad
-
Incrementar la tolerancia al ejercicio y la salud del paciente
-
Aliviar los síntomas
-
Prevenir y tratar complicaciones
-
Prevenir y tratar las exacerbaciones
-
Reducir la mortalidad.
Además, hay que decir que no se dispone hoy en día de ningún medio que permita alcanzar estos fines. Sin embargo, sí que se sabe qué hacer para detener la progresión de la enfermedad y para aliviar su sintomatología.
El tratamiento es distinto en pacientes que padecen obstrucción respiratoria leve que en los que tienen una obstrucción moderada o grave. Por eso, es obligado consultar con el médico y seguir con regularidad los consejos que los profesionales de la salud indiquen, de acuerdo con el estadio en que se encuentre la enfermedad.
Teniendo en cuenta estas pautas, el tratamiento utilizado incluye:
Lo más eficaz para tratar la EPOC es abandonar el tabaquismo. De hecho esta es la única posibilidad que se tiene para detener el progreso de la enfermedad. Como las lesiones que provoca la EPOC son irreversibles, es de la mayor importancia que se abandone el tabaco cuanto antes, sin esperar a que aparezcan síntomas ya que en ese caso es muy probable que éstos persistan una vez que se ha abandonado el tabaquismo. Sin embargo, esto no debe desanimar al paciente fumador con EPOC y con síntomas ya que dejando de fumar conseguirá impedir que su enfermedad vaya a más.
: son medicamentos que se administran en aerosol y que tienen por objeto “abrir” los bronquios permitiendo que el aire circule mejor a su través ya que hacen que la obstrucción al flujo aéreo sea menor.Broncodilatadores
Corticoides: se utilizan por vía oral o intravenosa en las agudizaciones. También pueden usarse en algunos casos de forma crónica en aerosol, aunque su utilidad no está aún completamente aclarada y sólo se usan en casos seleccionados.
Antibióticos: se utilizan por vía oral o intravenosa en las agudizaciones (los episodios de aumento de tos, disnea y expectoración) cuando éstas son graves o cuando se acompañan de signos que sugieren la presencia de infección bronquial.
Digital y diuréticos: se utilizan en casos avanzados en los que el deterioro pulmonar es tal que impide un correcto funcionamiento del lado derecho del corazón.
Mucolíticos: su utilidad no ha sido demostrada. Hay algunos como la N acetil cisteína que pueden tener además una acción antioxidante.
Oxígeno: el tratamiento con oxigenoterapia durante al menos 15 horas diarias se ha demostrado que prolonga la supervivencia en pacientes con EPOC que tengan insuficiencia respiratoria. Es muy importante diferenciar insuficiencia respiratoria de fatiga o disnea: la insuficiencia respiratoria es una situación que se caracteriza por la disminución de la cantidad de oxígeno que hay en la sangre acompañada o no de un aumento de anhídrido carbónico (CO2). En concreto, para considerar indicada la oxigenoterapia domiciliaria, debe estar la presión de oxígeno en sangre (PO2) por debajo de 55 mmHg ó por debajo de 60 mmHg si la PCO2 es alta ó si hay repercusión de la EPOC en el ventrículo derecho.
Rehabilitación: este es una de los grandes cambios en el enfoque terapéutico de la EPOC que se han producido en los últimos años: la realización de una rehabilitación respiratoria adecuada consigue mejorar la calidad de vida del paciente con EPOC y su tolerancia al esfuerzo, aunque no consigue que la función pulmonar mejore, la calidad de vida del paciente se ve muy beneficiada. La rehabilitación incluye ejercicios respiratorios, técnicas para facilitar la expectoración, entrenamiento para mejorar la tolerancia al esfuerzo y también aspectos psicológicos y de adecuación de la nutrición del paciente tienen cabida en este importante apartado terapéutico.
Inmunizaciones: se aconseja vacunar cada otoño de gripe a todos los pacientes con EPOC. También se aconseja la vacuna antineumocócica en los casos de EPOC severa.
Tratamiento quirúrgico de la EPOC: En algunos casos muy avanzados puede intentarse los que se conoce como cirugía de reducción de volumen pulmonar que intenta eliminar parte del pulmón que no funciona y que dificulta además el funcionamiento de las regiones pulmonares adyacentes. Es una cirugía agresiva y que requiere estrictos programas de rehabilitación antes y después de la cirugía y que sólo en casos muy concretos puede intentarse. En otros casos, en pacientes jóvenes y que cumplan una larga lista de condiciones, puede realizarse un transplante pulmonar, uni o bilateral.
Ejercicio físico: es muy importante mantener un buen estado de salud general realizando ejercicios y siguiendo una dieta sana para aumentar la resistencia del cuerpo a las infecciones. La filosofía de la práctica del ejercicio es la siguiente: los pacientes que sufren la enfermedad pulmonar obstructiva crónica necesitan energía extra para poder respirar, si se usa esa energía de manera más efectiva para respirar, el paciente tendrá más energía restante para llevar a cabo sus acciones diarias y para participar en nuevas actividades. Las mejorías en la respiración pueden conseguirse, en gran medida, haciendo deporte, pero es muy importante que los ejercicios se hagan bajo supervisión médica y con el asesoramiento de especialistas. El ejercicio, a todos los niveles, mejora la utilización del oxigeno, la capacidad de trabajo y la mentalidad de los pacientes que sufren la enfermedad. Las actividades de bajo esfuerzo son más fáciles de practicar, para estos enfermos, que las actividades de alta intensidad.
5. Evaluación
5.1. Pruebas de función pulmonar
Indispensables para el diagnóstico, establecimiento de la severidad, seguimiento y pronóstico del enfermo.
5.1.1. Espirometría y curva de flujo volumen
Imprescindible para confirmar el diagnóstico de la EPOC, sin que ella pueda distinguir entre enfisema o bronquitis crónica.
5.2. Imágenes diagnósticas
5.2.1. Radiografía simple de tórax
Es indispensable en la evaluación inicial del paciente con EPOC; además de confirmar la sospecha clínica, descarta la presencia de otras patologías, como cáncer o tuberculosis
5.2.2. Escanografía de tórax (TAC-AR)
Tiene mejores características operativas que la radiografía simple de tórax en el diagnóstico de la EPOC, especialmente para el enfisema. Sin embargo, no se recomienda en la evaluación inicial de los pacientes con sospecha de EPOC y se utiliza en casos muy seleccionados.
5.3. Pruebas fisiológicas
5.3.1. Difusión de monóxido de carbono
La mayoría de pacientes con EPOC sintomático tienen disminuida la capacidad de difusión para el monóxido de carbono. Hay correlación entre el grado de destrucción del parénquima por enfisema y la disminución de monóxido de carbono.
Se recomienda su realización rutinaria en todos los pacientes con EPOC. Durante su evaluación inicial.
5.3.2. Volúmenes pulmonares
Se recomienda la determinación de volúmenes pulmonares cuando hay obstrucción severa que produce disminución de la Capacidad Vital media en la espirometría.
5.3.3. Gasimetría arterial y pulsoximetría
En los estados iniciales de la enfermedad se encuentra hipoxemia, que progresa a medida que la enfermedad empeora.
5.3.4. Pulsoximetría de sueño y polisomnograma
5.3.5. Prueba de ejercicio cardiopulmonar
En aquellos pacientes cuya disnea se estima excesiva, comparada con sus parámetros fisiológicos en reposo, se aconseja realizar mediciones seriadas del consumo de oxígeno, la producción de dióxido de carbono, frecuencia cardíaca y ventilación minuto a diferentes niveles de trabajo, en un cicloergómetro o en banda sinfín.
Podemos realizar otras como la prueba incremental de ejercicio, las pruebas de ejercicio submáximo y las pruebas de marcha de 6 minutos, entre otras.
5.4. Determinación de la calidad de vida
La determinación de la calidad de vida en pacientes con EPOC es fundamental. En ésta, como en muchas otras enfermedades, se producen limitaciones en las actividades cotidianas de los pacientes, que conllevan repercusiones en el área física, social, emocional, y funcional. La correlación entre las pruebas funcionales y las pruebas de ejercicio y el estado funcional de estos pacientes, es pobre.
El concepto de calidad de vida pretende medir o evaluar por medio de instrumentos específicos la percepción que el paciente tiene sobre su propia enfermedad y el entorno de la misma. Estos instrumentos específicos comprenden al menos cuatro grandes áreas, como son: disnea, fatiga, desempeño o funcionalidad y aspectos emocionales, como ansiedad y depresión.
Permiten medir la repercusión de la enfermedad en la vida de los pacientes. Son a la vez instrumentos que sirven para evaluar el éxito o fracaso de nuestra intervención y permiten discriminar entre diferentes grados de severidad. Existen dos instrumentos muy bien desarrollados y validados, como son:
-
El Chronic Respiratory Disease Questionaire (CRDQ)
-
El Saint George Respiratory Disease Questionaire (SGRDQ)
Bibliografía
-
A.D.A.M. Interactive Anatomy, 1997.
-
Carter, R.; Peavler, M.; Zinkgraf, J.; Wiliams, J.; Fields, S. Predicción de la ventilación máxima de esfuerzo en pacientes con EPOC. 1987.
-
Diccionario Mosby de Medicina, Enfermería y Ciencias de la Salud. V Edición. Harcourt.
-
López, A. (1995). “Capítulo 6º: la respiración”. En Educación Física de Base: Manual del profesor. Servicio de publicaciones de la Universidad de Extremadura.
-
Medlineplus Enciclopedia Médica.
-
Morrison, D. A.; Adcok, K.; Collins, M.; Goldman, S.; Caldwell, J.; Schwarz, M. Disfunción ventricular derecha y limitación del esfuerzo en la EPOC. Journal of the American College of Cardiology nº 9, 1219-1229. 1987.
-
Murray CJL, Lopez AD. Eds. The global burden of disease: a comprehensive assessment of mortality and disability from diseases, injuries, and risk factors in 1990 and projected to 2020. Cambridge, Harvard University Press, 1996.
-
Serra, J. Ricardo. Prescripción de ejercicio físico para la salud. Paidotribo. 1996. Barcelona.
 |

Búsqueda personalizada
|
|---|---|
|
EFDeportes.com, Revista
Digital · Año 18 · N° 186 | Buenos Aires,
Noviembre de 2013 |
|