
|
|||
|---|---|---|---|
|
|
Exposição ao herpes Varicela-Zoster na gravidez: principais complicações. Relato de caso La exposición al herpes Varicela-Zoster en el embarazo: principales complicaciones. Informe de caso |
|
|
|
Acadêmica do 11º período de Medicina das Faculdades Integradas Pitágoras - FIP-MOC (Brasil) |
Letícia Versiani Cardoso |
|
|
|
Resumo A varicela sofreu uma profunda mudança de imagem e na atualidade é vista como um sério problema de saúde que se acentua com o tempo. Provocada por primoinfeccão pelo vírus varicela-zoster é uma patologia freqüente, que ocorre predominantemente na infância. A doença geralmente é auto-limitada, caracteriza-se por exantema vesicular pruriginoso, generalizado e sintomas constitucionais. Apesar da evolução benigna, pode cursar com complicações graves, entre elas a pneumonia, necessitando de internação hospitalar. Unitermos: Varicela. Gestação. Pneumonia.
|
|||
|
|
EFDeportes.com, Revista Digital. Buenos Aires, Año 19, Nº 196, Septiembre de 2014. http://www.efdeportes.com/ |
|
|
1 / 1
Introdução
De acordo com Santo (2007), a varicela, considerada anos atrás uma doença benigna, sofreu uma profunda mudança de imagem e na atualidade é vista como um sério problema de saúde que se acentua com o tempo.
Doença provocada por primoinfeccão pelo vírus varicela-zoster é uma patologia freqüente, que ocorre predominantemente na infância. Tal doença infecciosa, cuja transmissão se dá por contato pessoal, através de gotículas respiratórias ou contato com lesões cutâneas, é caracterizada por ser altamente contagiosa. Seu período de incubação é de 10 – 21 dias e a sua contagiosidade é máxima nos dois dias antes do início do exantema ou até quatro dias do aparecimento das lesões, mantendo-se até que as lesões se tornem crostosas. (FERNANDES et al, 2010).
Segundo Santos (2012), em crianças, a doença geralmente é auto-limitada, com duração aproximada de quatro a sete dias, caracteriza-se por exantema vesicular pruriginoso, generalizado, predominantemente no couro cabeludo, face e tronco, podendo atingir também mucosas e trato genito-urinário. Este rash é inicialmente macular, progredindo para pápulas, vesículas e pústulas em curto intervalo de tempo, sendo que, numa primeira avaliação médica, poderá ser observado estas diferentes fases de evolução.
O exantema acompanha-se geralmente de sintomas constitucionais como febre, mal-estar, anorexia e cefaléias. Apesar de a evolução benigna ser mais freqüente, pode cursar com complicações potencialmente graves, necessitando de internação hospitalar (FERNANDES et al 2010). Santo, 2007 afirma ainda, que embora apresente menor gravidade quando afeta pessoas sadias, possui evolução grave ou complicada em circunstâncias como a depressão imunológicas, doenças pulmonares ou cutâneas crônicas, gestação, primeiro ano de vida, em especial o período neonatal, a adolescência e a idade adulta.
De acordo com Felice et al (2011), menos de 20% dos casos de infecção por Varicela zoster ocorrem em adultos, e nestes existe risco aumentado em 20 vezes para complicações. Pneumonia é a mais temida, e devido o risco de insuficiência respiratória grave, dentre outras, complicações, é importante reconhecer esta entidade clínica no início do quadro, para observação cuidadosa e terapia antiviral apropriada.
Caso clínico
Paciente B.S.L.A., 19 anos, solteira, primigesta, idade gestacional de 33 semanas e dois dias pelo ultrassonografia de primeiro trimestre, deu entrada no serviço da maternidade do Hospital Santa Casa de Misericórdia de Montes Claros – MG, em junho de 2013, apresentando quadro de varicela, com lesões vesiculares e crostosas, múltiplas e disseminadas por todo o corpo, abrangendo também mucosas, queixando- se mal estar, dor torácica há cerca de cinco dias e dificuldade de alimentação devido vesículas em região oral. Ao exame: apresentava-se com estado geral regular, anictérica, acianótica e afebril. PA: 130/80 mmHg, FC: 72 bpm, FR: 18 irpm. Dinâmica uterina negativa, batimentos cardíacos fetais (BCF): 150 bpm, boa movimentação fetal. Ao toque: colo fechado, grosso, posterior, sem sinais de apagamento ou dilatação, bolsa íntegra apresentação cefálica com dorso à direita. Em casa fazia uso de: Haloperidol, Fluoxetina, Carbolitium, Fenergan e Rrivotril.
Após admissão foi encaminhada para enfermaria de alto risco sendo submetida ao isolamento. Resultado de exames: magnésio: 1,71 mg/dl, aspartato amimotransferase (AST): 174,69 U/ml, alanina aminotraferase (ALT): 89 U/ml, sódio: 133mEq/l, potássio: 3.1 mEq/l, uréia: 29 mg/dl, creatinina: 0,50 mg/dl, albumina: 2,18 g/dl, ácido lático: 10mg/dl, gama glutamil transferase: 418 U/l, fosfatase alcalina: 326 U/l, tempo de tromboplastina parcial (PTTA): 30 segundos, creatinofosfoquinase: 92 U/l.
Diante do resultado de exames e do quadro clínico da paciente, optou-se pelo uso da Imunoglobulina Hiperimune para Varicela-Zoster 1000mg intramuscular; 1ml/Kg, que foi administrada três dias após sua internação. A gestante evolui com oligodrâmnio e após evidencia de ILA (índice de líquido amniótico) zero por meio de ultrassom obstétrico, a paciente que se apresentava com 34 semanas de gestação, foi então encaminhada para o bloco obstétrico onde foi submetida à cesárea, já havia confirmação da realização de corticoterapia para amadurecimento pulmonar fetal. Procedimento realizado sem complicações, recém-nascido (RN) vivo, em bom estado, assistido pela pediatria. Feita dequitação manual e completa da placenta, sangramento habitual presente, útero contraído. Foi programado o isolamento para o RN e solicitada a realização de imunoglobulina para o mesmo imediatamente após o parto juntamente com aciclovir. RN recebeu alta em boas condições.
Paciente evoluiu com quadro de insuficiência respiratória aguda admitida no CTI apresentando como diagnósticos: varicela disseminada, pneumonia grave, SARA e sepse grave, estava consciente, pouco sonolenta, taquidispnéica, com esforço respiratório importante em uso de musculatura acessória, com bulhas normorrítmicas e normofonéticas e murmúrio vesicular fisiológico com crepitações em bases pulmonares, radiografia de tórax evidenciando padrão de SARA (Síndrome da angústia respiratória no adulto). Resultado de exames: hemoglobina: 10,22g/dl, hematócrito: 31%, plaquetas: 196.000/mm³, segmentados: 16%, PTTA: 87 segundos, potássio: 3.1 mEq/l, sódio: 132 mEq/l, global de leucócitos: 15.900, gasometria: PH: 7.11, PCO2: 80, PO2: 75, Na: 133, K+: 3.1, Ca++: 1.15, Lactato: 2.9, HCO3: 25.4, HTC: 24, TCO: 27.9,THBC: 7.4, BEECF: 7.4.
A puérpera foi submetida à intubação orotraqueal, iniciado suporte ventilatório invasivo, seguido de hemodiálise contínua devido aumento das escórias renais (diurese 650 ml/24h, potássio: 7,0 mEq/l,, creatinina: 4,79 mg/dl e uréia :169 mg/dl), além de toracocentese à direita 16/7 e à esquerda 14/7. Recebeu esquema de Meropenem e Vancomicina seguido de Ganciclovir (500 mg IV 12/12 h), Piperaciclina + Tazobactam (4G/500mg IV 8/8 h) e Claritomicina (500 mg VO 12/12 h).
Posteriormente, a paciente B.S.L.A., evolui com piora clínica, estado geral gravíssimo, Ramsay 6, com instabilidade hemodinâmica, usando doses elevadas de aminas vasoativas noradrenalina (50ml/h), dobutamina (20ml/h), adrenalina (30 ml/h) e vasopressina (20ml/h), sob suporte ventilatório invasivo modo BNT, TQT, PCV, Pi: 28, FiO2: 1,0, PEEP: 7, cianose presente em dedos e artelhos, perfusão capilar insatisfatória e pressão arterial inaudível. Midríase fixa e ausência de reflexos de troco. O óbito foi constatado recebendo o diagnóstico final de disfunção de múltiplos órgãos, choque séptico, pneumonia nosocomial, pneumonite por varicela, pós- operatório de cesariana de urgência após.
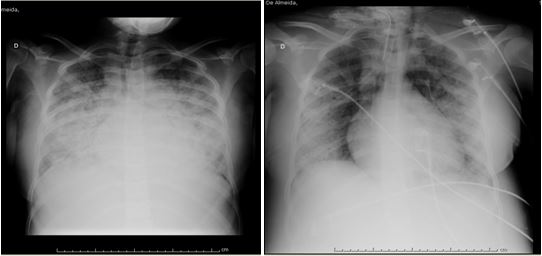
Evolução radiográfica da paciente no CTI
Discussão
A varicela, doença contagiosa de ocorrência comum na infância, pode desenvolver-se durante a gestação (STUERT & GOLSTEIN, 2001). Segundo Felice et al,(2011), normalmente apresenta curso benigno e autolimitado em crianças, porém a fatalidade é de 10 a 30 vezes maior em adultos, os quais apresentam alta freqüência de complicações, particularmente respiratórias e neurológicas (encefalite e cerebelite), sendo pneumonia a mais comum.
Ainda de acordo com Stuert & Golstein (2001), um terço dos adultos contaminados apresenta sinais clínicos e radiográficos compatíveis com pneumonia e afirmam que a pneumonia associada à varicela por si só, ou complicada por superinfecção bacteriana, tem ocorrência relacionada a mau prognóstico, associando-se com taxas de mortalidade de até 41 %. Moreno et al. (2007), afirmam que a ocorrência de pneumonia complica o curso da evolução da varicela em 5% a 50% dos casos adultos e a síndrome da angustia respiratória aguda (SARA) ocorre em cerca de 20% dos casos de pneumonia por varicela. Ainda, dentre os pacientes com pneumonia por varicela que necessitam de cuidados em UTI, a incidência de SARA varia de 16% a 37% associada a outras disfunções orgânicas. Concordante com o caso da paciente B.S.L.A. que recebeu como diagnóstico final no sumário de saída médica por óbito: disfunção de múltiplos órgãos, pneumonite por varicela e choque séptico.
Segundo Santo (2007), nos anos entre 2001 a 2004 as causas de óbito devidas septicemia cresceram e associaram-se a 56,2% das mortes por varicela superando as pneumonias. Verifica-se que as pneumonias e as septicemias ocorrem em seqüência, estas últimas informadas com freqüência como devidas às primeiras em declarações de óbito. Observa-se que a paciente BSLA também apresentou o quadro de pneumonia seguido de choque séptico.
Os sintomas da pneumonia por varicela são: febre, tosse seca, dispnéia, dor torácica pleurítica e hemoptise. Aparecem entre um a seis dias após o rash . No caso apresentado, a paciente apresentou picos febris e dispnéia cerca de cinco dias após o início das lesões (FELICE et al, 2011).
O padrão radiológico mais freqüente é um infiltrado intersticial bilateral com nódulos de 2 a 10 mm. Predominantemente em bases e região peri-hilar, essas lesões podem levar meses para desaparecer e ainda cursar com calcificação residual, sendo controversa sua evolução para pneumonia intersticial usual. Derrame pleural e adenopatias mediastinais apresentam baixa freqüência (MORENO et al, 2007).
O diagnóstico é presuntivo, com critério clínico e radiológico no curso de um caso de varicela, excluídos outros diagnósticos. As alterações laboratoriais mais freqüentemente apresentadas são trompocitopenia transitória,, hiponatremia leve e elevação moderada de transaminases, fosfatase alcalina e desidrogenase láctica (FELICE et al, 2011). Dos exames laboratoriais coletados, a puérperae B.S.L.A. apresentava já na admissão hiponatremia (sódio de133 mEq/l) e aumento de AST: 174,69 U/ml ALT:89 U/ml e fosfatase alcalina: 326 U/l.
O caso da paciente BSL demonstra a importância da detecção precoce da infecção primária pelo vírus da varicela zoster, em gestantes. Devido ao risco de complicações, inclusive fatais, é importante reconhecer esta entidade clínica no início do quadro, para observação cuidadosa e terapia antiviral apropriada (FELICE et al, 2011).
De acordo com Santos (2012), a idade gestacional é ponto central nas decisões clínicas a tomar, visto que, se a grávida não tem uma história positiva de infecção pelo (VHVZ) vírus herpes varicela-zoster e se encontra nas primeiras 28 semanas de gestação, existe o risco de síndrome da varicela fetal ou congênita.
O síndrome da varicela congênita é caracterizado por baixo peso e múltiplas anomalias congênitas, incluindo atrofia das extremidades, atrofia muscular localizada, cicatrizes cutâneas, anomalias oculares (corioretinite) e do sistema nervoso central (encefalite, microencefalia, atrofia cortical e atraso mental). Esta síndrome ocorre em 0,4 a 2% dos recém-nascidos, cujas mães adquiriram varicela no primeiro ou segundo trimestre de gravidez (o risco de transmissão fetal é máximo entre a 13ª e a 20ª semana de gestação) (FERNANDES et al, 2010).
A infecção perinatal, que se dá quando a varicela materna ocorre após a 38ª, no último trimestre, apresenta riscos como o de varicela no recém nascido por meio da transmissão transplacentária que acontece nos últimos 7 dias pré parto e o de complicações maternas, destacando-se a pneumonia herpética (SANTOS, 2012).
As gestantes com uma história pregressa de infecção negativa ou duvidosa e cujo contato foi significativo com indivíduo na fase de contágio da infecção por Varicela Zoster clinicamente confirmada, será necessário requisitar IgG anti-VHVZ. O resultado deverá estar disponível nas primeiras 48 horas após solicitação, de modo a que possa estar disponível em tempo hábil para atuação clínica. (FERNANDES et al, 2010).
Conforme Santos (2012), a administração da Imunoglobulina Hiperimune para Varicela-Zoster, 1000mg intramuscular; 1ml/Kg ou 25U/Kg endovenosa, visa a redução da severidade da varicela na grávida e do risco de infecção fetal, porém a evidência em torno da sua eficácia profilática ainda é escassa. Deverá ser realizada, preferencialmente, nas primeiras 96 horas, embora possa ser administrada até 10 dias sem alterações significativas dos benéficos.
Diante do diagnóstico clínico, deverá ser realizado o tratamento com aciclovir (800mg 5x/dia, 7 dias) nas primeiras 24 horas de evolução do exantema, mais seguro se idade gestacional > 20 semanas, apesar de não haver relatos de dano fetal com o seu uso nas primeiras 20 semanas. O antivírico deverá ser especialmente indicado em grávidas com doença pulmonar crónica e fumadoras, pelo maior risco de pneumonia e possível necessidade de ventilação mecânica. O fármaco poderá diminuir a duração da febre e os sintomas na grávida imunocompetente, mas desconhece-se o seu impacto na prevenção de complicações sérias da varicela. (SANTOS, 2012).
Estudos recentes sugerem que a vacinação para varicela seja efetiva na prevenção ou na modificação da gravidade da infecção por varicela se utilizada em menos de 3 dias e possivelmente até 5 dias apos a exposição ao vírus, no entanto, a mesma é contraindicada na gestação. Portanto, na ocorrência de um caso de varicela diagnosticado durante a internação de uma paciente, são necessárias medidas para evitar a disseminação na unidade, como precauções de contato e com aerossóis até que todas as lesões se transformem em crostas,em geral até 6 dias após o início das lesões, sendo esse tempo prolongado quando houver imunossupressão associada, já que as grávidas não dispõe do recurso da vacinação como fonte de proteção . (MORENO et al, 2007)
Referências
-
FELICE, Cinthia Duarte et al. Pneumonia por varicela em adulto. Revista da AMRIGS, 2011, 55 (1): 68-71.
-
MORENO, Marcelo; CASTELÃO, Ricardo; PERES, Susana Orrico; LOBO, Suzana Margareth. Pneumonia por Varicela Associada com Síndrome da Angustia Respiratória Aguda. Relato de Dois Casos. Revista Brasileira de Terapia Intensiva .2007,vol. 19, n. 1, pp. 113-17.
-
SANTO, Augusto Hasiak . Tendência da mortalidade relacionada à varicela no Estado de São Paulo. Rev Panam Salud Publica. 2007;22(2):132–40.
-
SANTOS, José Agostinho. Exposição ao Herpes Varicela-Zoster na gravidez: relevância e atuação. Acta Obstétrica e Ginecológica Portuguesa. 2012, Vol. 6, n. 4, pp. 188-92.
-
SAKANEL, Pedro Takanori et al. Medidas de controle em comunicantes de varicela em ambiente hospitalar. Subcomissão de Controle de Infecção Hospitalar, 2005; 27(3):206-9.
-
STUART, H. Cohen & GOLSTEIN, Elliot. Complicações por Doenças Infecciosas- Manual de Obstetrícia - Diagnóstico e Tratamento .2001.4ª edição, cap. 11 - 1ª Parte.
-
FERNANDES, Sofia; ROCHA, Graça; JANUÁRIO, Luís. Hospitalizações por varicela no Hospital Pediátrico de Coimbra. Acta Pediátrica Portuguesa. 2010, vol. 41, n. 5, pp. 205-8.
Outros artigos em Portugués
 |

Búsqueda personalizada
|
|---|---|
|
EFDeportes.com, Revista
Digital · Año 19 · N° 196 | Buenos Aires,
Septiembre de 2014 |
|