|
|||
|---|---|---|---|
|
|
Hipertensão arterial: formas de tratamento Hipertensión arterial: formas de tratamiento |
|
|
|
*Professor de Educação Física da Escola Preparatória de Cadetes do Ar – EPCAR **Professor do Departamento de Educação Física e do Desporto da Universidade Estadual de Montes Claros, UNIMONTES Laboratório do Exercício da Universidade Estadual de Montes Claros, UNIMONTES (Brasil) |
Alisson Gomes da Silva* Vinicius Dias Rodrigues** |
|
|
|
Resumo As doenças crônicas não-transmissíveis (DCNT) são de etiologia multifatorial e compartilham vários fatores modificáveis como tabagismo, inatividade física, a alimentação inadequada, a obesidade e a dislipidemia. Esses fatores estão associados não apenas ao aumento da incidência destas doenças, como, também ao seu controle e à progressão, devendo, por isto, fazer parte da abordagem integral dos pacientes com doenças crônicas. A hipertensão é um dos principais fatores de risco de morbidade e mortalidade cardiovasculares e, ainda, é responsável por cerca de 40% das aposentadorias precoces e de absenteísmo no trabalho A magnitude do problema tem levado muitos estudiosos a pesquisar todo o complexo de fatores relacionados à hipertensão, desde sua origem até as formas de tratamento. Dessa forma este trabalho tem como objetivo revisar a literatura atual relacionada à hipertensão arterial e seu tratamento. Unitermos: Hipertensão arterial. Morbidade. Mortalidade.
|
|||
|
|
EFDeportes.com, Revista Digital. Buenos Aires - Año 17 - Nº 170 - Julio de 2012. http://www.efdeportes.com/ |
|
|
1 / 1
Introdução
O tratamento da Hipertensão Arterial (HA) requer o apoio de vários profissionais de saúde, através de um trabalho multidisciplinar e interdisciplinar (SILVA; LÓPES, 2001).
De acordo com as Diretrizes Brasileiras de Hipertensão Arterial (2006), as principais vantagens da formação de uma equipe multiprofissional no tratamento da HA são: maior número de indivíduos atendidos, maior adesão ao tratamento, favorecimento de ações de pesquisa em serviço, crescimento profissional no serviço, além de cada paciente poder replicar os conhecimentos e atitudes.
A equipe poderá ser formada por Médicos, Enfermeiros, Técnicos e Auxiliares de Enfermagem, Nutricionistas, Psicólogos, Assistentes Sociais, professores de Educação Física, Fisioterapeutas, Musicoterapeutas, Farmacêuticos, funcionários administrativos e agentes comunitários de saúde (DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006). Vale ressaltar que não há necessidade da existência de todo esse grupo para a formação da equipe (MION JR et al, 2002; DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
O trabalho de uma equipe multiprofissional poderá oferecer aos pacientes e à comunidade uma visão mais ampla do problema, dando-lhes conhecimento e motivação para adotar atitudes de mudanças de hábitos de vida e adesão real ao tratamento (DIRETRIZES BRASILEIRAS DE HIPERTENSÃO, 2006). De acordo com Ferreira et al (2005) a adesão ao tratamento é maior com o trabalho multiprofissional devido a sua característica de proporcionar maior eficiência com menor quantidade de medicamentos, os quais diminuem as chances de efeitos indesejados e tornam o tratamento menos dispendioso.
Assim, as chances de sucesso no controle da pressão arterial (PA) e dos demais fatores de risco cardiovascular são ampliadas (DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
Levando-se em consideração o fato da HA ser uma doença multifatorial, que envolve orientações voltadas para vários objetivos, este trabalho tem como finalidade abordar os diversos fatores relacionados ao seu tratamento.
Tratamento da hipertensão arterial
A manutenção de níveis de PA controlados é a meta para o tratamento da HA, já que a doença caracteriza-se pela inexistência de “cura” e necessidade de tratamento por toda a vida (SMELTZER; BARE, 1998 apud LIMA et al, 2006).
O processo deve ser conduzido de tal maneira que sejam respeitadas as características individuais, a presença de doenças ou condições associadas ou características peculiares e a qualidade de vida dos pacientes (BRASIL, 2001; DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
Após a confirmação do diagnóstico de HA, conseqüência de um processo de investigação clínico-laboratorial, toma-se a decisão terapêutica seguindo-se a estratificação de risco e a meta mínima de valores da PA que deverá ser atingida com o tratamento (KSHISAGAR et al, 2006 apud DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006). Esses valores são apresentados na tabela 1, a seguir:
Tabela 1. Metas de valores da pressão arterial a serem obtidas com o tratamento

Fonte: V Diretrizes Brasileiras de Hipertensão Arterial, 2006.
“Se o paciente tolerar, recomenda-se atingir com o tratamento valores de pressão arterial menores que os indicados como metas mínimas, alcançando, se possível, os níveis de pressão arterial considerada ótima (< 120/80 mmHg)” (DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006, p.15).
As Diretrizes Brasileiras de Hipertensão Arterial (2006) ressaltam a importância de a estratégia terapêutica ser individualizada de acordo com a estratificação de risco e a meta do nível de PA a ser obtido.
A tabela 2 traz a estratégia de tratamento mais provável de acordo com a estratificação do risco cardiovascular.
Tabela 2. Decisão terapêutica da hipertensão arterial segundo o risco cardiovascular
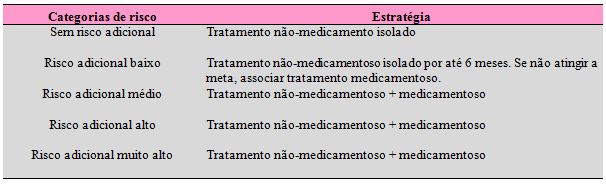
Fonte: V Diretrizes Brasileiras de Hipertensão Arterial, 2006.
“Para emprego isolado do tratamento não medicamentoso, ou associado ao tratamento medicamentoso como estratégia terapêutica, deve-se considerar a meta da pressão arterial a ser atingida, que em geral é determinada pelo grau de risco cardiovascular” (DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006, p.16).
Tratamento medicamentoso
O objetivo do tratamento da HA é a redução da morbimortalidade cardiovascular do hipertenso (MION JR et al, 2002). Isso pode ser alcançado por meio da obtenção de níveis pressóricos menores que 140/90 mmHg (BRASIL, 2001; MION JR et al, 2002; OIGMAN, 2003; DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
Entretanto, pode-se perceber nas Diretrizes Brasileiras de Hipertensão Arterial (2006) que reduções mais expressivas em alguns casos específicos são necessárias.
Reduções da pressão arterial para níveis inferiores a 130/80 mmHg podem ser úteis em situações específicas, como em pacientes de alto risco cardiovascular (HANSSON et al, 1998; OMS, 1999), diabéticos (PETERSON et al, 1995), insuficiência cardíaca (KRUMHOLZ et al, 1997), com comprometimento renal (PETERSON et al, 1995) e na prevenção de acidente vascular cerebral (DU et al, 1997).
A explicação ao paciente sobre a ocorrência de possíveis efeitos adversos, a possibilidade de modificações na terapêutica e o tempo necessário para que o efeito pleno dos medicamentos seja obtido, são colocados pelas Diretrizes Brasileiras de Hipertensão Arterial (2006) como princípios gerais do tratamento medicamentoso.
É importante também, segundo Mion Jr et al (2002) e Diretrizes Brasileiras de Hipertensão Arterial (2006), que alguns aspectos sejam levados em consideração na escolha do anti-hipertensivo, a saber:
Ser eficaz por via oral, ser bem tolerado, e permitir a administração em menor número possível de tomadas.
Ser iniciado com as menores doses efetivas preconizadas para cada situação clínica, com possibilidade de ser aumentadas gradativamente.
Não ser obtido por meio de manipulação, pela inexistência de informações adequadas de controle de qualidade, bioequivalência e/ou de interação química dos compostos.
Ser considerado em associação para os pacientes com hipertensão em estágios 2 e 3 que, na maioria das vezes, não respondem à monoterapia.
Ser utilizado por um período mínimo de quatro semanas, salvo em situações especiais, para aumento de dose, substituição da monoterapia ou mudança das associações em uso.
Diuréticos, bloqueadores dos canais de cálcio, inibidores da enzima conversora da angiotensina (ECA), bloqueadores do receptor AT1 da angiotensina II, vasodilatadores diretos, além dos inibidores adrenérgicos (os de ação central; alfabloqueadores, e betabloqueadores) constituem as classes de anti-hipertensivos para uso clínico (BRASIL, 2001; DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
Quadro 1. Anti-hipertensivos: interações medicamentosas
Fonte: III Consenso Brasileiro de Hipertensão Arterial
A escolha do medicamento deve seguir as orientações das Diretrizes Brasileiras de Hipertensão Arterial (2006), e é responsabilidade do médico.
No entanto, o tratamento da doença não consiste apenas na terapia farmacológica, mas, sobretudo, na adoção de hábitos de vida mais saudáveis (LIMA et al, 2006; LATERZA; BRANDÃO RONDON; NEGRÃO, 2007), os quais têm recebido grande ênfase para prevenção e controle dos níveis tensoriais elevados (VIEIRA et al, 2004b; LATERZA; BRANDÃO RONDON; NEGRÃO, 2007).
Tratamento não medicamentoso
As mudanças nos hábitos de vida que favoreçam a redução da PA caracterizam o tratamento não medicamentoso, ou não farmacológico. Como exemplo, pode-se destacar a redução do peso corporal, da ingestão do sal, do consumo de bebidas alcoólicas e do estresse, mudanças no padrão alimentar, prática de exercícios físicos com regularidade, e abandono do tabagismo (AMODEO; LIMA, 1996; BRASIL, 2001; LOPES et al, 2003; FERREIRA et al, 2005; DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
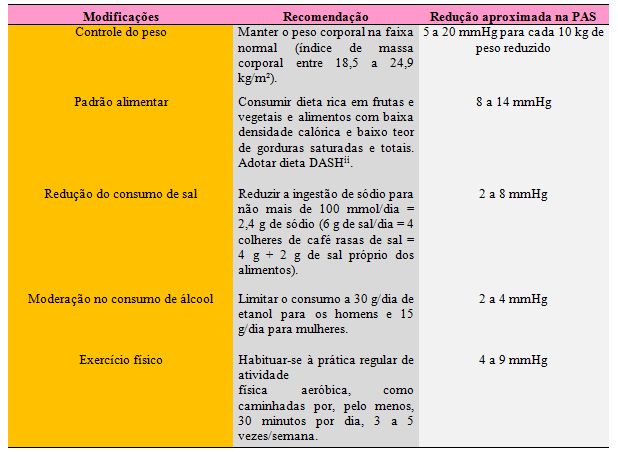
Conforme a Organização Pan-Americana de Saúde/Organização Mundial de Saúde (2003) e Wildman et al (2005), ambos citados pelas Diretrizes Brasileiras de Hipertensão Arterial (2006), pode-se obter redução da PA, além da diminuição do risco cardiovascular, por meio do controle dos fatores apresentados no quadro 2 a seguir.
Quadro 2. Modificações do estilo de vida no controle da pressão arterial (adaptado do JNC VII)
Fonte: V Diretrizes Brasileiras de Hipertensão Arterial, 2006.
Segundo as Diretrizes Brasileiras de Hipertensão Arterial (2006), associar o abandono do tabagismo com essas modificações no estilo de vida potencializa a redução do risco cardiovascular.
O recomendado, no que se refere ao controle do peso, é a manutenção do índice de massa corporal (IMC) entre 18,5 e 24,9 kg/m², além da circunferência da cintura ser inferior a 102 cm para homens e 88 cm para mulheres. Para tal, é indispensável uma restrição de ingestão calórica, além de atividade física (DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006).
A dieta DASH (Dietary Approachs to Stop Hypertension) citada na tabela 7 é caracterizada por ser rica em frutas e verduras, grãos integrais, oleaginosas, leite e derivados com baixo teor de gordura e também pobre em gordura saturada (LOPES, 2007). Segundo o autor, a dieta DASH associada com baixo teor de sal resulta em importante impacto na redução da PA.
A quantidade saudável de sal a ser ingerida é de até 6 g de sal por dia (100 mmol ou 2,4 g/dia de sódio), equivalente a quatro colheres de café (4 g) rasas de sal adicionadas aos alimentos, que contêm 2 g de sal (LOPES et al, 2003; DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, 2006). No entanto, as Diretrizes Brasileiras de Hipertensão Arterial (2006) ressaltam o risco da redução excessiva do consumo de sal, principalmente em hipertensos em uso de diuréticos, já que pode provocar hiponatremia, hipovolemia e hemoconcentração.
Segundo Moreira (2005) o consumo de bebidas alcoólicas deve ser limitado à, no máximo, 30 g/dia de etanol, pois quantidades acima deste valor oferecem risco aumentado de HAS.
Dentre essas mudanças de estilo de vida, a atividade física tem sido apontada como principal medida não medicamentosa, pois assume aspecto benéfico e protetor no tratamento de doenças cardiovasculares e crônicas (KRINSKI et al, 2006). Lopes et al (2003) complementam ao apontar, além da atividade física, a alimentação como essenciais para o alcance de valores normais de PA.
Considerações finais
Diante do exposto, fica evidente que a abordagem multidisciplinar deve ser considerada no tratamento da HA, já que pode ter uma eficiência melhor do que modificações de hábitos isolados.
A decisão terapêutica deve levar em consideração as características individuais, estratificação de risco cardiovascular, e metas mínimas de valores de PA a serem alcançadas.
Em relação ao tratamento não medicamentoso, a adoção de hábitos de vida saudáveis é fundamental para o controle da PA e redução do risco cardiovascular. Esses hábitos estão relacionados à redução do peso corporal, da ingestão do sal, do consumo de bebidas alcoólicas e do estresse, além de mudanças no padrão alimentar, prática de exercícios físicos com regularidade, e abandono do tabagismo.
Referências
-
AMODEO, C.; LIMA, N.K.C. Tratamento não medicamentoso da hipertensão arterial. In: Simpósio: HIPERTENSÃO ARTERIAL Capítulo VII, Medicina, Ribeirão Preto, 29, p. 239-243, 1996.
-
ARAÚJO, C.G.S. Fisiologia do exercício e hipertensão arterial: uma breve introdução. Revista Brasileira de Hipertensão, São Paulo, v. 4, n. 3, 2001.
-
BRANDÃO RONDON, M.U.P.; BRUM, P.C. Exercício físico como tratamento não-farmacológico da hipertensão arterial. Revista Brasileira de Hipertensão, São Paulo, v. 10, n. 2, p. 134-139, mai. 2003.
-
BRASIL. Ministério da Saúde. Plano de reorganização da atenção à hipertensão arterial e ao diabetes mellitus. Manual de hipertensão arterial e diabetes mellitus. Brasília, 2001.
-
CIOLAC, E.M.; GUIMARÃES, G.V. Exercício físico e síndrome metabólica. Revista Brasileira de Medicina do Esporte, São Paulo, v. 10, n. 4, p. 319-324, jul. a ago. 2004.
-
CIOLAC, E.G., et al. Efeito do treinamento físico intervalado e contínuo na pressão arterial 24h, complacência arterial e qualidade de vida em pacientes com hipertensão arterial: resultados preliminares. RSCESP, v. 14, n. 2, p. 143, 2004.
-
CONSENSO NACIONAL DE REABILITAÇÃO CARDIOVASCULAR, I. Arquivos Brasileiros de Cardiologia, São Paulo, v. 69, n. 4, p. 267-291, out. 1997.
-
CONVERSO, M.E.R.; LEOCÁDIO, P.L.L.F. Prevalência da hipertensão arterial e análise de seus fatores de risco em idosos de Presidente Prudente. In: 2º Congresso Brasileiro de Extensão Universitária, 2004, Belo Horizonte. Anais. 12 a 15 de setembro, 2004.
-
DIRETRIZ DE REABILITAÇÃO CARDÍACA. Arquivos Brasileiros de Cardiologia, São Paulo, v. 84, n. 5, p. 431-440, mai. 2005.
-
DIRETRIZES BRASILEIRAS DE HIPERTENSÃO ARTERIAL, V. Sociedade Brasileira de Hipertensão; Sociedade Brasileira de Cardiologia; Sociedade Brasileira de Nefrologia, 2006.
-
DU, X. et al. Case-Control of stroke and quality of hypertension control in north west England. BMJ, v. 341, p. 272-276, 1997.
-
FERREIRA, C. et al. Benefícios do exercício físico na hipertensão arterial. 4° Congreso Virtual de Cardiologia, 2005. Disponível em: http://www.fac.org.ar/ccvc/llave/c112/c112.pdf. Acesso em: 27 ago. 2007.
-
FORJAZ, C.L.M. et al. A Duração do exercício determina a magnitude e a duração da hipotensão pós- exercício. Arquivos Brasileiros de Cardiologia, São Paulo, v. 70, n. 2, p. 99-104, 1998.
-
HANSSON, L. et al. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomized trial. Lancet, v. 351, p. 1755-1762, 1998.
-
IRIGOYEN, M.C. et al. Fisiopatologia da hipertensão: o que avançamos? RSCESP, São Paulo, v. 13, n. 1, p. 20-45, jan. a fev. 2003.
-
KRINSKI, K. et al. Efeitos do exercício físico em indivíduos portadores de diabetes e hipertensão arterial sistêmica. EFDeportes.com, Revista Digital, Buenos Aires, v. 10, n. 93, fev. 2006. http://www.efdeportes.com/efd93/diabetes.htm
-
KRUMHOLZ, H.M. et al. Readmission after hospitalization for congestive heart failure among Medicare beneficiaries. Arch Intern Med, v. 157, n. 1, p. 99-104, 1997.
-
KSHISAGAR, A.V. et al. Blood pressure usually considered normal is associated with an elevated risk of cardiovascular disease. Am J Med, v. 119, p. 133-141, 2006.
-
LATERZA, M.C.; BRANDÃO RONDON, M.U.P.; NEGRÃO, C.E. Efeito anti-hipertensivo do exercício. Revista Brasileira de Hipertensão, São Paulo, v. 14, n. 2, p. 104-111, fev. 2007.
-
LEWINGTON, S. et al. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet, v. 360, p. 1903-13, 2002.
-
LIMA, E.G.; HERKENHOFF, F.; VASQUEZ, E.C. Monitorização ambulatorial da pressão arterial em indivíduos com resposta exagerada dos níveis pressóricos em esforço. Influência do condicionamento físico. Arquivos Brasileiros de Cardiologia, São Paulo, v. 70, n. 4, p. 243-249, fev. 1998.
-
LIMA, V. et al. Fatores de risco associados à hipertensão arterial sistêmica em vitimas de acidente vascular cerebral. RBPS, Fortaleza, v. 19, n. 3, p. 148-154, mar. 2006.
-
LOTUFO, P.A. Stroke in Brazil: a neglected disease. Sao Paulo Med J, v. 123, n. 1, p. 3-4, 2005.
-
LOPES, H.F., et al. Tratamento não medicamentoso da hipertensão arterial. RSCESP, São Paulo, v. 13, n. 1, p. 148-155, jan. a fev. 2003.
-
MATTHEWS, K.A., et al. Socioeconomic trajetories and incident hypertension in a biracial cohort of young adults. Hypertension, v. 39, p. 772-776, 2002.
-
MARCUS, B.H. et al. Physical Activity Behavior Change: Issues in Adoption and Maintenance. Health Psychology, v. 19, n. 1, p. 32-41, 2000.
-
MION JR, D. et al. Hipertensão arterial: abordagem geral. Projeto Diretrizes: Associação Médica Brasileira e Conselho Federal de Medicina, 2002.
-
MONTEIRO, M.F.; SOBRAL FILHO, D.C. Exercício físico e o controle da pressão arterial. Revista Brasileira de Medicina do Esporte, São Paulo, v. 10, n. 6, p. 513-516, nov. a dez. 2004.
-
NEGRÃO, C.E. et al. Aspectos do treinamento físico na prevenção da hipertensão arterial. Revista Brasileira de Hipertensão, v. 4, n. 3, 2001.
-
NEGRÃO, C.E; FORJAZ, C.L.M. Exercício físico e hipertensão arterial. 1° Congresso Virtual de Cardiologia, 2000. Disponível em: http://pcvc.sminter.com.ar/cvirtual/cvirtpor/cientpor/cepor/cem3901p/pnegrao/pnegrao.htm. Acesso em: 23 ago. 2007.
-
OIGMAN, W. Hipertensão arterial: condutas. Revista Brasileira de Medicina, v. 60, n. 7, p. 479-488, jul. 2003.
-
OLIVEIRA, M. D.; ALBUQUERQUE, K.R.; MACEDO, H.T.O. Exercício físico e hipertensão: uma relação entre a carga e seu efeito hipotensor em hipertensos. Revista Digital Vida e Saúde, Juiz de Fora, v. 1, n. 1, p. 1-4, 2002.
-
ORGANIZAÇÃO PAN-AMERICANA DE SAÚDE/ORGANIZAÇÃO MUNDIAL DE SAÚDE. Doenças crônico-degenerativas e obesidade: Estratégia mundial sobre alimentação saudável, atividade física e saúde. Brasília, 2003.
-
PESCATELLO, L.S. et al. Exercise and hypertension. Med Sci Sports Exerc, v. 36, n. 3, p. 533-553, 2004.
-
PETERSON, J.C. Blood pressure control, proteinuria, and the progression of renal disease. The modification of Diet in Renal Disease Study (MDRD). Ann Intern Med, v. 123, p. 754-762, 1995.
-
PINTO, V.L.M.; MEIRELLES, R.L.; FARINATTI, P.T.V. Influência de programas não formais de exercícios (doméstico e comunitário) sobre a aptidão física, pressão arterial e variáveis bioquímicas em pacientes hipertensos. Revista Brasileira de Medicina do Esporte, São Paulo, v. 9, n. 5, p. 267-274, set. a out. 2003.
-
POWERS, S.K.; HOWLEY, E.T. Fisiologia do exercício: teoria e aplicação ao condicionamento físico e ao desempenho. 3° ed. São Paulo: Manole, 2000.
-
SILVA, F.C.M.; LÓPES, R.F.A. Efeito fisiológico imediato da aula de uma atividade física na água, em mulheres com hipertensão arterial. EFDeportes.com, Revista Digital, Buenos Aires, v. 7, n. 43, dez. 2001. http://www.efdeportes.com/efd43/efeito.htm
-
SMELTZER, S.C.; BARE, B.G. Brunner e Suddarth: tratado de enfermagem médico-cirúrgica. 8° ed. Rio de Janeiro: Guanabara Koogan; 1998.
-
SOCIEDADE BRASILEIRA DE HIPERTENSÃO. Hipertensão arterial: um problema de saúde pública. Disponível em: http://www.sbh.org.br. Acesso em 02 mar. 2007.
-
SOCIEDADE BRASILEIRA DE MEDICINA DO ESPORTE. Posição oficial da Sociedade Brasileira de Medicina do Esporte: atividade física e saúde. Revista Brasileira de Medicina do Esporte, São Paulo, v. 2, n. 4, p. 79-81, out. a dez. 1996.
-
THE FIFTH REPORT OF THE JOINT NATIONAL COMMITTEE ON DETECTION, EVALLUATION, AND TREATMENT OF HIGH BLOOD PRESSURE. Arch. Intern Med, v. 153, p. 154-183, 1993.
-
WILDMAN, R.P. et al. Alcohol intake hypertension subtypes in Chinese man. J Hypertens, v. 23, p. 737-743, 2005.
-
WORLD HEALTH ORGANIZATION. International Society of Hypertension Guidelines for the Management of Hypertension. J Hypertens, v. 17, p. 151-183, 1999.
Outros artigos em Portugués
 |

Búsqueda personalizada
|
|---|---|
|
EFDeportes.com, Revista Digital · Año 17 · N° 170 | Buenos Aires,
Julio de 2012 |
|